Плодное яйцо до какого срока. Пустое плодное яйцо или отсутствие эмбриона
В малом сроке беременности УЗИ проводится для выявления жизнеспособного зародыша в полости матки, подтверждения срока беременности, исключения патологии зародыша или выявления вариантов нормы, например многоплодной беременности.
Начальным признаком беременности является утолщение эндометрия, но УЗИ не позволяет сказать, чем конкретно вызвано это утолщение.
При использовании трансвагинального датчика высокого разрешения плодное яйцо диаметром 1 мм визуализируется в полости матки через 4 недели и 2 дня после последней менструации при регулярном менструальном цикле.
При задержке менструации 5-7 дней и более (срок беременности 5 недель) в полости матки должно четко определяться плодное яйцо диаметром 6 мм. Оно имеет четкую округлую форму с нечетким светлым венчиком по периферии (гиперэхогенный ободок - хорион). При этом уровень бета-ХГЧ крови составляет 1000-1500 МЕ/л (см. Что такое ХГЧ?). При уровне ХГЧ более 1500 МЕ/л плодное яйцо в полости матки должно четко визуализироваться.
При меньшем уровне ХГЧ плодное яйцо в полости матки при трансвагинальной эхографии может не определяться. При трансабдоминальном исследовании определение плодного яйца в полости матки возможно при уровне бета-ХГЧ 3000-5000 МЕ/л.

Рис.1 Маточная беременность 4-5 недель. Трансабдоминальное сканирование.
ВАЖНО: срок беременности нельзя точно определить по размеру плодного яйца. Многие таблицы в интернете с размерами плодного яйца - определяют срок очень приблизительно (см. таблицу ниже).
Примерно с 5,5 недель при трансвагинальном УЗИ в плодном яйце начинает визуализироваться экстраэмбриональная структура - желточный мешок (анг. yolk sac). При этом уровень бета-ХГЧ примерно составляет в среднем 7200 МЕ/л (см. нормы ХГЧ при беременности).
Поскольку желточный мешок является частью зародышевых структур, его обнаружение позволяет отличить плодное яйцо от простого скопления жидкости в полости матки между листками эндометрия, и в большинстве случаев, дает возможность исключить внематочную беременность. Частота эктопической беременности составляет 1-2 на 2000-3000 беременностей. Риск ее повышается при применении вспомогательных репродуктивных технологий (ВРТ). Заподозрить внематочную беременность необходимо, когда уровень ХГЧ составляет более 1500 МЕ/л, а плодное яйцо в полости матки не определяется.

Рис.2
Беременность 5,5 недель. Определяется желточный мешок. Трансвагинальное сканирование.
С 6 недель беременности (иногда чуть раньше) в плодном яйце можно определить эмбрион, длиной около 3 мм. С этого же срока большинство ультразвуковых аппаратов позволяет определить сердцебиение эмбриона. Если сердцебиение не определяется или нечеткое при длине эмбриона (КТР) 5 мм, показано повторное УЗИ через неделю. Отсутствие сердечной активности в этом сроке не обязательно является признаком страдания плода или неразвивающейся беременности.
Численные значения частоты сердечных со-кращений у эмбриона при неосложненном тече-нии беременности постепенно возрастают от 110-130 уд/мин в 6-8 нед беременности до 180 уд/мин в 9-10 нед.
Длину эмбриона измеряют от головного до хвостового конца, и обозначают под термином КТР (копчико-теменной размер), в анг. литературе - CRL (Crown-Rump Length). Следует отметить, что копчико-теменной размер эмбриона меньше подвержен индивидуальным колебаниям, чем средний внут-ренний диаметр плодного яйца, и следовательно, его использование для определения срока бере-менности дает лучшие результаты. Ошибка при этом обычно не превышает ±3 дня. При четкой визуализации эмбриона срок беременности устанавливается в зависимости от его длины, а не от размеров среднего внутреннего диаметра плодного яйца (СВД).

Для правильного измерения копчико-теменно-го размера эмбриона необходима его четкая визу-ализация. При этом следует стремиться измерить максимальную длину эмбриона от его головного конца до копчика.
При нормальном течении беременности диаметр плодного яйца увеличивается на 1 мм в сутки. Меньшие темпы роста являются плохим прогностическим признаком. При сроке беременности 6-7 недель диаметр плодного яйца должен быть около 30 мм.
Таблица 1. Зависимость срока беременности от среднего внутреннего диаметра плодного яйца (Дв), М. Н. Скворцова, М.В. Медведев.
Таблица 2. Нормальные значения копчиково-теменного размера (КТР) в зависимости от срока гестации (полные недели + дни), данные в миллиметрах, нижняя граница - 5-й перцентиль, верхняя граница - 95-й перцентиль.
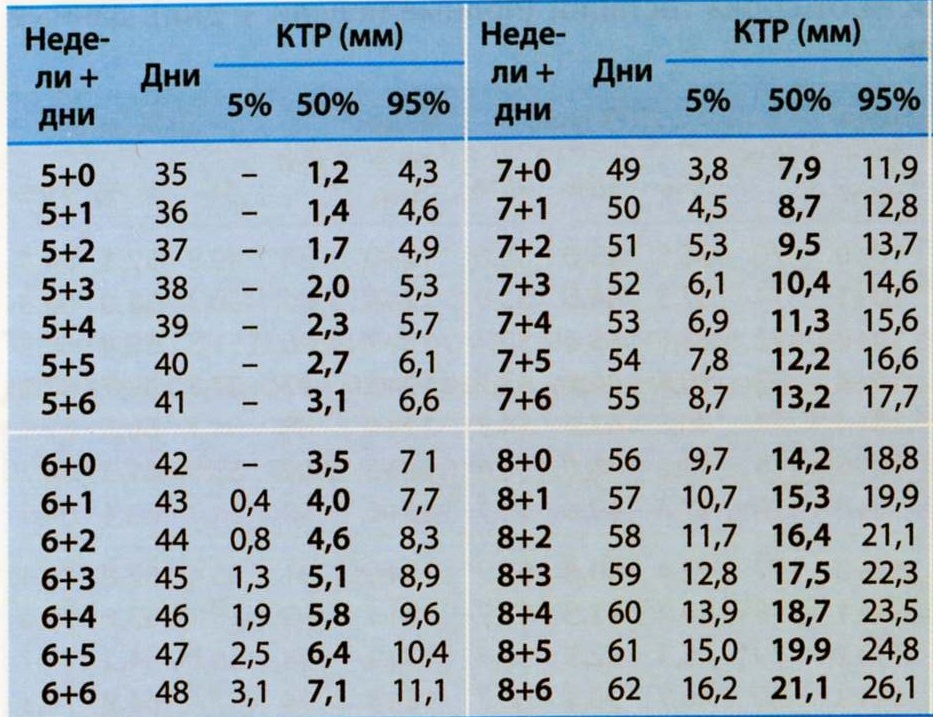

Следует подчеркнуть, что определение срока беременности по длине КТР оптимальнее проводить до 12 недель беременности. В более поздние сроки следует использовать измерение бипариетального диаметра, окружности головы и живота.

Рис.3 Беременность 12 нед 3 дня.
Двигательная ак-тивность эмбриона определяется после 7 нед бе-ременности. Вначале эти движения очень слабые и единичные, едва различимые при исследовании. Затем, когда становится возможной дифференцировка на головной и тазовый конец эмбриона, дви-жения напоминают сгибание и разгибание тулови-ща, далее появляются отдельные движения конеч-ностями. Так как эпизоды двигательной активнос-ти эмбриона очень непродолжительные и исчисля-ются секундами, а периоды двигательного покоя могут быть значительными по времени, регистра-ция сердечной деятельности эмбриона несомнен-но является более важным критерием оценки его жизнедеятельности.
Диагноз анэмбрионии (пустое плодное яйцо) предполагается, если в плодном яйце размером 20 мм не определяется желточный мешок. Или если плодное яйцо диаметром более 25 мм с желточным мешком не содержит эмбриона. А также при размере желточного мешка 10 мм и более. В любом случае при подозрении на анэмбрионию все полученные данные следует трактовать в пользу беременности, и повторить исследование через 7 дней.
Диагноз неразвивающейся беременности не должен выставляться, если при УЗИ плодное яйцо имеет размер меньше 20 мм. При длине эмбриона 5 мм и более в большинстве случаев должно четко определяться сердцебиение. Если эмбрион менее 5 мм, следует повторить УЗИ через неделю. Если при повторном исследовании через неделю при КТР=5-6 мм сердечная деятельность не определяется, беременность является нежизнеспособной. Диагноз неразвивающейся беременности может быть подтвержден по несоответствию уровня бета-ХГЧ эхографическим данным.
Следует отметить, что частота прерывания беременности в норме в популяции составляет 15-20% от всех клинически диагностированных беременностей. Однако в действительности, если считать все «химически» диагностированные беременности, определенные по уровню бета-ХГЧ до срока ожидаемых очередных месячных, частота выкидышей может достигать до 60%.

С уважением, врач ультразвуковой диагностики, Барто Руслан Александрович, 2012
Все права защищены® . Цитирование только с письменного разрешения автора статьи.
Понятие плодное УЗИ несколько ограничено термином и не несет полноты представления об объеме исследования. Помимо плодного яйца, врачи анализируют достаточно большой объем информации о протекании беременности.
Как правило, после подтверждения факта беременности бытовым тестом и задержки менструации, у будущей мамочки наступает эмоциональный взрыв. После самостоятельных действий мамочка предпринимает поход к гинекологу, который заканчивается направлением на УЗИ и сдачей анализов.
Плодное УЗИ выполняется в ранние сроки для установления того, что оплодотворенная яйцеклетка прикрепилась в нужном месте, которым является маточная полость, и ничего не угрожает ее развитию.
Ультразвуковая диагностика, проводимая трансвагинально, позволяет уже с пятой недели наблюдать в маточной полости плодное яйцо.
Плодное яйцо на УЗИ в нормальном состоянии круглое или овальное, имея гладкие стенки, имеет ровный контур. Данная структура находится в матке, а именно в ее дне. Вследствие децидуальной реакции образуется плавный эхогенный ободок не более 2 мм толщиной вокруг плодного яйца. Признак двойного децидуального кольца появляется при сроке сроке пять-шесть недель.
Внутреннее содержимое плодного яйца сохраняет анэхогенность до определенного момента, а именно до того, как можно будет визуализировать желточный мешок. Он представляет собой специфичное образование, находящееся во внутренней области плодного яйца. Такой объект может быть обнаружен на сроке около 5 недель, при условии, что СВД (средний внутренний диаметр) составляет около 13 мм.
После того как диаметр желточного мешка достигнет 3–6 мм, при обследовании возможно обнаружить и собственно зародыш будущего малыша! Поистинне волшебное зрелище представляет собой то, как эмбрион посредством Вителинового протока присоединяется к желточному мешку: это зрелище на аппарате УЗИ напоминает кольцо, на который посажен маленький бриллиант.
Сам термин эмбрион используется в том случае, когда беременность составляет 5-10 недель.
Обнаружить эмбриона возможно, начиная с 5 недель беременности, при соблюдении некоторых условий:
- обследование трансвагинальным доступом
- развитие плода протекает нормально
- средний показатель внутреннего диаметра плодного яйца должен составлять 25 мм.
Что означает, если плодное яйцо не обнаружено?
На это может быть несколько причин. Возможно, срок проведения обследования слишком ранний (менее 5 недель). Кроме того, если не обнаружено плодное яйцо, это может означать вероятную внематочную беременность. В этом случае необходимо контролировать уровень особого гормона, выделяемого эмбрионом - хорионического гонадотропина (ХГЧ). В случае, если плодное яйцо нигде не обнаружено, врач может поставить особый диагноз - беременность неизвестной локализации.
Что именно видно на плодном УЗИ?
Часто будущие мамы встречаются с аббревиатурой СВД. Данное сокращение расшифровывается как средний показатель внутреннего диаметра. Этот показатель может принимать различные значения на протяжении всего развития плода. КТР (копчико-теменной размер) и СВД оценивается в ранние сроки беременности по формулам Робинсона и Феннинга.
В пять с половиной недель гинеколог, выполняющий ультразвуковое исследование покажет маме сокращающееся сердце эмбриона. Необходимо обратить внимание, что КТР (копчико-теменной размер) будущего малыша может составлять всего не более семи миллиметров.
УЗИ плода необходимо проводить во время 1-го скрининга с 11 недель — до 13 недель шести дней.
Будущая мама обязательно должна отправиться на ультразвуковое исследование в случае, если были обнаружены осложнения беременности.
Есть ли какие-то основания, чтобы проходить эту процедуру часто?
Поводы для динамического (регулярного) контрольного плодного УЗИ:
- доброкачественные новообразования;
- отслоение плодного яйца, связанная или нет с хориальной площадкой;
- гибель эмбриона;
- кисты, образования хориона или амниона;
- патологии хориона будущей мамы: его отслоение или недоразвитие;
- многоплодная беременность;
- недостаточное развитие эмбриона;
- явное несоответствие менструального и акушерского сроков протекания беременности;
- Кистозные образования в матке и яичниках;
- патологически недоразвитая амниотическая полость;
- патологии матки, такие как, например, двурогость, двутелость;
- нарушение сердечного ритма плода (брадикардия и тахикардия).
Что оценивается при плодном УЗИ?
Анэмбриония
Достаточно часто врачи обнаруживают, что в пространстве плодного яйца желточный мешочек и эмбрион отсутствуют. Такого рода патология называется анэмбриония.
Учитывая колебания овуляций у разных женщин, с осторожностью выставляется диагноз анэмбрионии. Точность такого диагноза сильно зависит от класса аппаратуры и квалификации доктора, проводящего исследование.
При подозрении на анэмбрионию доктора должны начать наблюдать будущую маму в динамике, проводя регулярные обследования.
Оценка КТР
Еще одна часто встречающаяся аббревиатура — КТР. Она расшифровывается как копчико-теменной размер. Врачи-диагносты в обязательном порядке должны оценивать прирост КТР. Нормальная динамика для данного показателя — ежедневный прирост не мене 0,7 миллиметра.
Амниотическая полость
Еще один важный параметр при проведении ультразвукового исследования — визуализация амниотической полости. Данная полость на аппарате представляет собой гипо — или анэхогенную полость, разница сред которой выглядит в виде тоненькой эхогенной замкнутой радиально полоски, которая немного тоще стенки желточного мешочка.В случае нормальной беременности при визуализации данного объекта всегда регистрируются сердечные сокращения у эмбриона!
Прирост эмбриона менее 0.2 мм в сутки, отсутствие одной из экстраэмбриональных структур являются прогностически неблагоприятным фактором. Пациентки с выявленными нарушениями направляются на более тщательное обследование. После таких обследований они могут направлены на совершения аборта.
Уже с девятой недели беременности у врачей-диагностов есть возможность обнаружить при исследовании будущую плаценту — хорион, который представляет собой ворсинчатую оболочку, которая находится снаружи плодного яйца. Именно данное образования и превращается чуть позже в плодовую часть будущей плаценты.
На ультразвуковом аппарате хорион выглядит как высокоэхогенное образование. Данное образование имеет полукольцевую структуру, обладая также контурами волнистого вида, и располагается по наружному краю плодного яйца.
Форма и состояние плодного яйца
В некоторых случаях плодное яйцо может изменить свою форму, но это не будет являться признаком патологии, например, это может возникнуть из-за повышения маточного тонуса. Стоит отметить, что плодное яйцо овальной формы наверняка является свидетельством нарастающей угрозы самопроизвольного выкидыша, если за ним наблюдается гематома, в анамнезе также обычно есть кровяные выделения из влагалища и боли тянущего характера в нижней части живота.
Отслойка плодного яйца визуализируется следующим образом: анэхогенная полоска вокруг плодного яйца .Она может иметь полностью свободную от дополнительных эхоструктур полость,а может быть с эхогенным содержимым-признак кровоизлияния или давнего ее срока.Также будет установлена протяженность отслойки и ее связь с хориальной площадкой.
Такая же картина и при отслойке хориона,с разницей в том,что устанавливается зона отслоения и наличие гематом ретрохориальной зоны. Возможна гематома с попаданием крови между оболочками плодного яйца. Лечение однозначно должно проходить в гинекологическом отделении стационара.
Исходом отслойки можем ожидать полное ее исчезновение, регресс и инволюцию гематомы и пролонгацию беременности; варианты с полной отслойкой и потерей беременности в срок до 11 недель, не часты при правильной акушерской тактике ведения таких беременных.
Низкое расположение хориона
Также при в период до 11 недель при плацентации на передней стенки матки можно часто наблюдать такую патологию, как низкое расположение хориона (будущей плаценты). Критическим является полное предлежание хориона, врастание его ворсин в рубец, который может располагаться на передней стенке матки. Рекомендуется следующая тактика: регулярные последующие обследования и крайне бережное отношение к беременности, которое заключается в исключении физических нагрузок и половых контактов.
Для точной диагностики такой патологии, как предлежание плаценты, врач ультразвуковой диагностики будет стараться получить наиболее четкую картину области, находящейся вокруг внутреннего зева шейки матки. Подготовка к такому ультразвуковому исследованию будет заключаться в несильном наполнении мочевого пузыря.
Ультразвуковое исследование, проводимое для оценки рубца на матке после кесарева сечения и других операций, является спорным. Бессмысленно прогнозировать как поведет себя миометрий, это строго индивидуально. Поэтому оценка состоятельности рубца — прерогатива акушеров, принимающих роды.
Нужно однако иметь ввиду, что прикрепление плаценты к послеоперационному рубцу, является к родоразрешению путем Кесарева сечения.
“Окно имплантации”
Иногда раннее посещение будущей мамочкой специалиста пренатальной диагностики заканчивается разочарованием.Существует так называемое «окно имплантации», когда женщина имеет задержку месячных, при этом не произошло опускание плодного яйцо в маточную полость.
Именно этот период, когда неизвестно, где находится плодное яйцо, доставляет много переживаний.
Хороший вариант - это визуально подтвержденная беременность (плодное яйцо) в полости матки.
Внематочная беременность
Существует и нарушение имплантации плодного яйца, например, когда оно задерживается на пути вне полости матки, т.е. при внематочной беременности.
Для того, чтобы говорить о внематочной беременности, необходимо обнаружить сердцебиение зародыша вне маточной полости и наличие плодного яйца.
Варианты такой неправильной имплантации:
- развитие эмбриона в одном из отделов маточных труб,
- справа или слева,
- в месте вхождения маточной трубы в полость матки,
- в рубце матки после предыдущего кесарева сечения,
- в шейке матки,
- в брюшной полости,
- в яичниках.
Кроме того, диагностирование неправильной имплантации и внематочной беременности является непростой задачей, при этом это даже аппаратура экспертного уровня не гарантирует должной надежности. Как правило, внематочная беременность прячется среди спаек вокруг маточной трубы. Эхо-картина внематочной беременности трубной локализации — это кистовидное мелкое включение, трубно-кольцевой формы в проекции ампулярного, истмического и интерстициального или фимбриального (редко) отделах правой или левой маточной трубы, с кровотоком или уже видимым сердцебиением зародыша.

Лечение проводится в условиях стационара, в зарубежных клиниках возможно введение специального раствора Метотрексата, в России - оперативное удаление внематочного плодного яйца, с возможностью сохранения репродуктивной функции пораженного отдела трубы.
Если внематочная беременность в рубце или шейке — сохранить ее нельзя,предстоит операция по ее извлечению,аборт.
Бывают случаи многоплодной беременности, когда одно плодное яйцо в полости матки, а второе в зоне перешейка или рубца на матке после операционного родоразрешения (Кесарева сечения). Здесь беременность также сохранить не представляется возможным.
Маловодие
Уменьшение объема амниотической жидкости приводит к секвенции маловодия. Данная патология может послужить причиной тщательного наблюдения для исключения прежде всего аномалий почек плода. Кроме того, нарушение плацентации также может причиной для маловодия.
Малое количество околоплодных может привести к гипоплазии легких и компрессию плода. В свою очередь, компрессия плода может быть следствием нарушения положения конечностей и вывихам. Более того, компрессия плода может повлечь патологические изменения лица, включая его уплощение и низкое расположение ушных раковин.
Пузырный занос
Пузырный занос – еще одно грозное осложнение, которое может возникнуть на ранних сроках; представляет собой аномальное разрастание наружного слоя клеток эмбриона, стремящихся к заполнению маточной полости целиком. Традиционно выделяют полный (трансформации сказываются на всей площади плодной оболочки) и частичный (изменения охватывают часть оболочки). Более того, существует и более тяжелая форма заболевания – деструирующий пузырный занос; при котором на УЗИ обнаруживается в матке исключительно мелкокистозную смешанной эхогенности сетчатой структуры ткань в отсутствие плода.
Иные патологии
Раннее ультразвуковое исследование поможет выявить грозные пороки,несовместимые с жизнью у эмбрионов. Совершенная ультразвуковая аппаратура и новейшие технологии обработки данных позволяет увидеть ранние нарушения формирования органов у эбмриона.Ведущие фирмы, такие как GE, PHILIPS, HITACHI в помощь врачам УЗД.
Диагноз в этом случае вероятно определить при обнаружении следующих факторов:
- аномальное расположение конечностей,
- скованность телодвижений с пониженной или совсем не имеющей место реакцией на акустическую стимуляцию,
- задержка роста эмбриона,
- многоводие или маловодие.
Еще могут обнаружены такие тревожные сигналы, как отек мягких тканей головы, деформации грудной клетки, гастрошизис, микроцефалия, гипоплазия или аплазия конечностей.
Медицина современного уровня ушла далеко вперед, и последним прорывом, стремительно набирающим популярность, является 3Д ультразвуковое исследование, при котором появляется возможность обнаружить патологии, которые ранее диагностировать было просто невозможно. Впрочем, на любом аппарате исследование должен проводить врач-диагност высокого класса.
Две заветные полоски на тесте, высокий уровень ХГЧ – вот они заветные желания женщины, совершивший длинный путь к беременности. Некоторым возможно пришлось прибегнуть к помощи ВРТ. Казалось бы, теперь только наслаждаться 9 месяцев своим статусом и готовиться к появлению нового члена семьи. Но, не все так радужно. Последние годы увеличивается тенденция, что при проведении первых УЗИ обнаруживается плодное яйцо без эмбриона на раннем сроке беременности.
Общее строение внутриутробного организма
После естественного зачатия или оплодотворения в пробирке и последующей пересадки в матку зародыш начинает прикрепляться к эндометрию – происходит имплантация. В процессе сложных реакций у эмбриона продолжается деление клеток, начинается их дифференциация. С одной части буду формироваться органы будущего ребенка, а с другой образуются внезародышевые органы - амнион, хорион, аллантоис, желточный мешок, плацента.
Все эти органы называются провизорными, так как по своей сути обеспечивают зародыш необходимыми питательными веществами, служат предшественниками будущих элементов ребенка, защищают зародыш от любых негативных факторов. Таким образом, плодное яйцо, или как еще его называют плодный мешок – это эмбрион, оболочки, желточный мешок, другие сформировавшиеся тела и амниотическая жидкость вместе взятые.
Чем отличается плодное яйцо от эмбриона? Как было описано выше, эмбрион является составляющей частью плодного яйца. Простыми словами, зародыш буквально находится в мешочке, яйцевидной, овальной формы, из которого он питается. Благодаря ему, зародыш может развиваться и оставаться невредимым.
Что такое желтый мешочек в плодном яйце? Правильнее все-таки говорить не желтый, а желточный мешочек (мешок) – это особый и очень важный временный орган будущего ребенка. Представляет собой отросток на брюшной стороне зародыша, содержащий желток. На ранних сроках беременности он выполняет функции печени, продуцирует половые клетки для плода, активно участвует в обменных процессах и в дальнейшем редуцируется к концу первого триместра.
Определение понятия об Анэмбрионии
К сожалению, на определенном этапе сам зародыш может перестать развиваться, при этом плодное яйцо будет присутствовать. При этом у женщины сохраняются или нарастают все признаки беременности – токсикоз, набухание молочных желез, отсутствие менструации, перемены настроения, даже тест на беременность продолжает показывать две полоски.
или отсутствие эмбриона фото:
Это является следствием того, что подобные ощущения прямо зависимым от гормонов, вырабатываемых оболочками плода, другими органами или вводимых внутрь, к примеру, если было проведено экстракорпоральное оплодотворение. Такая картина может сохраняться определенное время, женщина может не ощущать отсутствие эмбриона и никаких признаков того, что внутри нее произошли фатальные и необратимые изменения.
Определяется данная патология, на первом УЗИ, на 5-6 неделе беременности. Если нет эмбриона в плодном яйце на мониторе аппарата УЗ-исследования, то врачом выносится диагноз анэмбриония. В некоторых случаях рекомендуется пройти повторное исследование на 7-8 неделе или отследить динамику ХГЧ. Дважды подтвержденный плод без эмбриона является поводом к прерыванию беременности.
Не редко встречается такое явления как анэмбриония второго плодного яйца. Это значит, что у женщины могла быть двойня. На оставшийся зародыш, тот который замер не оказывает пагубного влияния при условии, что у второго нет патологий.
Причины анэмбрионии
Околоплодное яйцо без эмбриона или плодное яйцо, как еще называют анэмбрионию, до сих пор остается не до конца изученной темой. Причины пустого плодного яйца без эмбриона разнообразные, и порой врачу очень сложно установить реальную картину такой ситуации.
Основные виновники, почему плодное яйцо есть, а эмбриона нет:
- наиболее часто это генетические иди хромосомные нарушения зародыша, неправильно формирующийся зародыш не выживет, согласно закону естественного отбора;
- перенесенные острые инфекционные заболевания на первых неделях беременности, которые непосредственно повлияли на эмбрион;
- радиоактивное или рентгеновское облучение;
- негативное влияние алкоголя, никотина, наркотических веществ;
- гормональные нарушения женщины, непосредственно влияющие на развитие зародыша.
Яйцеклетка в матке без эмбриона, хоть и оплодотворенная – это однозначно признак того, что беременность замерла. Но, для постановки такого диагноза и соответственно назначения дальнейшего лечения необходимо убедится в правильном подсчете срока беременности.
Нередкая причина того, почему узи не видит плодное яйцо как раз и является то, что исследование проводится слишком рано, на сроке, при котором фактически невозможно заметить зародыш.
Ответ на вопрос может ли эмбрион прятаться, не однозначен. При достаточном опыте специалиста и хорошей чувствительности аппарата УЗИ вероятность того, что по каким-то причинам эмбрион не был замечен мала. Для перестраховки можно самостоятельно попытаться сделать повторное УЗИ у другого врача, возможно в платном кабинете, подождав неделью-другую.
Средние нормы показатели роста и прогнозы
При условии отсутствия патологий размеры нормального плодного яйца постепенно увеличиваются. Так в среднем на 4 неделе можно визуализировать ПЯ до 5 мм, после 5 недели размер составляет 6-7 мм. Существенно увеличение происходит на 6-7 неделе, размеры ПЯ достигают от 11 мм до 16-17 мм, а уже на сроке после 8 недель нормально плодное яйцо четко визуализируется и диаметр его равен 18-22 мм.
Принято считать, что если к сроку 8-9 недель плодное яйцо растет, а эмбриона не видно, то беременность не закончится удачно. До этого момента рано делать серьезные прогнозы. Ориентироваться на рост исключительно ПЯ не правильно. Так как плодное яйцо при анэмбрионии растет еще определенное время.
Растет ли плодное яйцо при замершей беременности? На ранних сроках беременности, при анэмбрионии зародыш вырастает на 1-2 мм и останавливается в развитии. Такой размер практически невозможно определить с помощью УЗИ, даже самого широкого разрешения. А само ПЯ при этом может увеличиваться за счет того, что в нем продолжает скапливаться жидкость. Поэтому, ответ на вопрос может ли расти плодное яйцо без эмбриона, положителен.
В ситуации, когда на УЗИ видно, что желточный мешочек есть эмбриона нет прогноз более благоприятный. Возможно, срок беременности не позволяет визуализировать сам эмбрион. В норме желточный мешок виден на УЗИ в период с 6 по 11 неделю беременности. Касательно того, может ли быть желточный мешочек без эмбриона, то ответ зависит от того, что понимать, под словосочетанием нет зародыша. Если его не видно, если он не развивается на момент, когда уже сформировался желточный мешок, но его размеры очень малы, то да – такая ситуация может быть.
Если желтое тело есть, а эмбриона нет (не путать с желтым телом яичника, речь идет о внезародышевом органе), то вероятность того, что эмбрион просто не разглядели - достаточно высока. Так как по сути желток обязан питать зародыш в первые три месяца. Одной из причин анэмбрионии является недоразвитость, ранняя редукция или полное отсутствие желточного мешка.
Тактика действий
При диагностировании анэмбрионии единственный вариант лечения – это чистка (выскабливание или вакуумная аспирация). Главный аргумент – задержка неразвивающегося организма в полости матки чревата для женщины серьезными последствиями. Эти процедуры малоприятны. В таки дни необходимо обеспечить надежную психологическую поддержку женщине, ведь потеря даже еще полностью не сформировавшегося зародыша – это трагедия.
Может ли плодное яйцо выйти само? Природой заложена схема самоочистки организма от «неправильных» форм жизни. Поэтому при замирании зародыша на ранних сроках, часто и случаются выкидыши. Начинается постепенно отслоение яйца, матка выталкивает нежелательный организм. Но, при достоверном отсутствии зародыша в ПЯ ждать когда организм сам очиститься не стоит. Равно и как бежать на чистку.
Вариант, когда беременность есть, а плода нет, так называемая химическая беременность, с отсутствием зародыша не запрет для дальнейших попыток стать мамой. По статистике, большинство женщин раз побывавших в ситуации, если плодное яйцо в матке есть, а эмбриона нет, после проведенных дополнительных обследований нормально рожают.
Беременность через 2 месяца после анэмбрионии не рекомендована. Организм не успевает отойти от стресса. Специалисты советуют следующую попытку родить ребенка начинать через 5-6 месяцев после процедуры выскабливания. Если же анэмбриония повторяется, то это служит сигналом к полному и тщательному обследованию обоих супругов. Необходимо будет сдать тест на совместимость, на разные генетические аномалии, которые могут провоцировать развитие пустого ПЯ.
Еще одна довольно частая ситуация, когда эмбрион растет, а плодное яйцо нет. Врачи в таком случае ставят угрозу прерывания беременности, так как зародышу будет тесно в его оболочке, и он может замереть. Может понадобиться определенное гормональное лечение для стимуляции роста ПЯ. Но часто, ситуация когда плодное яйцо не растет, выравнивается со временем, через 1-2 недели мешок начинает интенсивно наверстывать упущенное.
Вынашивание беременности – достаточно непредсказуемая работа, особенно в последнее время. Влияние негативных факторов окружающей среды только начинает проявляться. По статистике, около 20% всех женщин сталкиваются с диагнозом анэмбриония. Но, отчаиваться и бить панику не стоит. Необходимо трезво оценивать ситуацию, проконсультироваться у нескольких специалистов и затем принимать решение.
Период эмбриогенеза, то есть когда происходит формирование и развитие эмбриона длится с первой по 11-12 неделю беременности. После этого срока эмбрион уже называют плодом. При этом в качестве начальной точки отсчета берется первый день последней менструации.
Развитие новой жизни начинается с того момента, когда происходит женской яйцеклетки. При слиянии сперматозоида и яйцеклетки образуется зигота, которая через 26-30 часов начинает деление и образует многоклеточный эмбрион, размеры которого, как говорится, увеличиваются не по дням, а по часам.
Если в первые четыре дня своего существования эмбрион имеет размер примерно 0,14 мм, то к шестому дню он достигает 0,2 мм, а к концу седьмого – 0,3 мм.
На 7-8 день эмбрион имплантируется в стенку матки.
На 12 день развития размер эмбриона составляет уже 2 мм.
Изменение размера эмбриона по неделям беременности
- на 3 неделе развития эмбриона, то есть на 5 неделе беременности эктодерма в месте будущего позвоночника малыша образует канавку. Затем ее края смыкаются и образуется нервная трубка – будущие спинной и головной мозг. К концу этой недели эмбрион достигает 4 мм;
- на четвертой неделе из нервной трубки формируется основа центральной нервной системы - спинной и головной мозг. Сердце делает свое первое сокращение. Появляются зачатки ног, рук, глаз и внутренних органов, начинает течь кровь по кровеносным сосудам;
- в 5-6 недель происходит формирование головки и черт лица эмбриона. Его длина порядка 1 смм
- на 7 неделе удлиняются конечности и начинают формироваться лёгкие. Полностью сформировано сердце. Размер эмбриона - 1,5 см;
- в 8 недель все жизненно важные органы уже почти сформировались. около 2 см;
- в 9 недель отчётливо просматриваются ушки, нос, веки, рот, глаза. Рост малыша порядка 3 см и он продолжает быстро расти;
- в 10 недель, то есть в 12 недель беременности строение скелета в полной мере соответствует человеку. Конечности удлиняются. Кровь ребенка приобретает свою группу. Размер эмбриона, который теперь уже переходит в статус плода, может достигать 7 см.
Увеличение размеров эмбриона можно проследить по нижеприведенной таблице.
При проведении самого первого УЗИ, которое делают при задержке менструации и для того, чтобы точно диагностировать маточную беременность, можно увидеть плодное яйцо. Именно в это время, увидев на мониторе это крохотное образование, врач уже сообщает Вам, что Вы скоро станете мамой. На фото Вы сможете рассмотреть плодное яйцо - небольшое овальное образование. На раннем сроке эмбрион, который будет развиваться в плодном яйце, еще не визуализируется, но скоро он подрастет и будет хорошо виден. Пустое плодное яйцо - это яйцо без эмбриона, когда беременность не развивается. Эмбрион обычно виден уже с пяти недель беременности, но иногда бывают ситуации, когда и на этом сроке врач УЗИ не видит эмбриона, в этом случае назначается повтор УЗИ. Очень часто повторное УЗИ показывает и эмбрион, и сердцебиение. Если после шести-семи недель эмбрион не виден, то, к сожалению, высока вероятность того, что беременность не развивается.

